夜更かしが続いて朝の目覚めがつらい
昼間に強い眠気を感じて仕事に集中しづらい
夜中に何度も目が覚めてしまう
そんな状態が続いている方は、体内のリズムが乱れているかもしれません。特に「サーカディアンリズム(概日リズム)」と呼ばれる生体の時間調整機能が関係している可能性があります。
サーカディアンリズムとは、私たちの体に備わった約24時間周期の生体リズムのことです。睡眠や覚醒、体温、ホルモン分泌などのタイミングを調整する役割があります。現代では、夜勤や不規則な生活、スマートフォンなどの強い光の影響により、このリズムが乱れやすくなっていると考えられています。
リズムの乱れによって、睡眠の質に影響が出たり、日中の集中力が低下したりすることも。生活習慣や体調に関わるさまざまな変化が見られることもありますが、これらの影響には個人差があるため、一概には言えません。
この記事では、サーカディアンリズムの基本的な仕組みや、乱れによって起こりうる体調の変化について、一般向けにわかりやすく解説しています。ご自身の生活習慣を見直すきっかけとして、参考にしてみてください。
サーカディアンリズムとは24時間の体内時計のこと
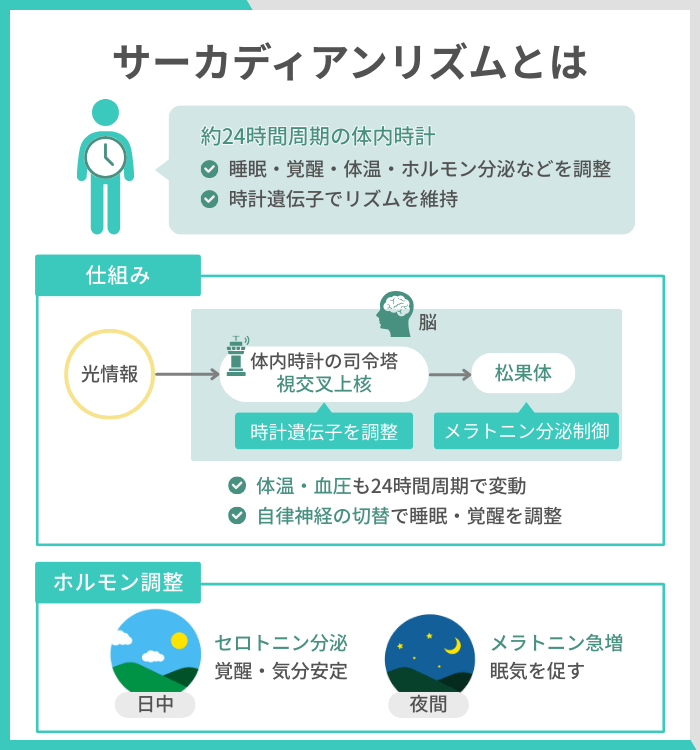
サーカディアンリズム(概日リズム)とは、約24時間周期で働く体内時計のことです。ラテン語の「サーカ(約)」と「ディアン(1日)」を組み合わせた言葉で、睡眠や覚醒、体温、ホルモン分泌など、さまざまな生理機能のタイミングを調整しています。
この体内時計は、地球の昼夜の変化に合わせて働くように設計されており、外部の光や温度の変化がない環境でも一定のリズムを保つことが確認されています。体内には「時計遺伝子」と呼ばれる遺伝子群があり、タンパク質の生成と分解を周期的に繰り返すことでリズムが形成される仕組みです。
こうした働きによって、私たちの体は日々の生活リズムを自然に整えています。ただし、生活環境や習慣によって影響を受けることもあるため、意識的な調整が必要になる場合もあります。
概日リズムの睡眠と覚醒を調整する仕組み
脳の視床下部にある「視交叉上核(しこうさじょうかく)」は、体内時計の中枢として機能しています。約2万個の神経細胞から構成されるこの領域は、全身の細胞に時間の情報を伝える役割を担っています。
視交叉上核は、網膜から届く光の情報を視神経を通じて受け取り、神経伝達物質であるグルタミン酸を介して時計遺伝子の働きを調整。この情報は、睡眠に関与するホルモン「メラトニン」を分泌する松果体にも伝達されます。
また、体温や血圧などの生理機能も概日リズムに従って変動します。たとえば、体温は午後に高くなり、明け方に低くなる傾向があり、体温が下がるタイミングで眠気を感じやすくなるとされています。血圧は起床後に上昇し、夜間に低下することで、自然な睡眠と覚醒の流れが形成されるのです。
さらに、脳内の睡眠中枢と覚醒中枢は、自律神経(交感神経と副交感神経)の切り替えによって働きます。夜間は副交感神経が優位になり、心拍数や呼吸数が落ち着きます。昼間は交感神経が活性化し、活動的な状態を維持するように調整されているのです。
メラトニンとセロトニンによるホルモン調整のしくみ
睡眠と覚醒のリズムには、メラトニンとセロトニンという2つのホルモンが関与しています。それぞれの特徴を見てみましょう。
| メラトニン | 脳の松果体から分泌される睡眠ホルモン 夜間に分泌量が増加 副交感神経を優位に |
|---|---|
| セロトニン | メラトニンの材料 神経伝達物質 日中の覚醒に影響 交感神経を活性化 |
メラトニンは、必須アミノ酸のトリプトファンを原料として体内で生成されます。夜間に分泌量が増えることで、体温が下がり、副交感神経が優位になるとされ、自然な眠気を感じやすくなると考えられています。なお、メラトニンの分泌量は年齢によって変化し、加齢に伴って減少する傾向があるようです。
セロトニンは、日中の覚醒状態や気分の安定に関与する神経伝達物質で、朝の光を浴びることで分泌が促されるとされています。ドーパミンやノルアドレナリンなどの神経伝達物質の調整にも関わっており、精神的な安定に寄与する可能性があります。
また、セロトニンはメラトニンの原料でもあるため、日中に十分なセロトニンが生成されることで、夜間のメラトニン分泌がスムーズになると考えられています。これらのホルモンのバランスが崩れると、睡眠の質や気分に影響が出る可能性があります(※個人差あり)。
サーカディアンリズムが乱れる3つの主な原因
現代社会では、体内時計が日々さまざまな要因にさらされているといわれています。
人間の体内時計は本来、約25時間の周期で動いているとされており、地球の24時間周期とは1時間のずれがあります。このため、毎日リセットする必要があるのですが、現代の生活環境にはその調整を妨げる要素が多く含まれています。
- 夜間のスマートフォン使用やブルーライトの曝露
- 不規則な睡眠時間と夜更かしの習慣
- シフトワークや海外渡航による急激な時間帯の変化
これらの要因は単独でも体内時計に影響を与える可能性があり、複数の要因が重なることでリズムの乱れが深刻化しやすくなると考えられています。日常生活の中で、意識的にリズムを整える工夫が大切です。
夜のスマホやブルーライトが松果体に与える影響
夜間のスマートフォン使用によるブルーライトの曝露は、体内時計の乱れにつながる要因のひとつです。ブルーライトとは、波長380~495ナノメートルの青色光のことで、可視光線の中でも波長が短く、エネルギーが強い光として知られています。
このブルーライトが松果体に影響を与え、メラトニンの分泌を抑える可能性があると報告されています。就寝前にスマートフォンやタブレットを長時間使用することで、入眠しづらくなるケースもあるようです。ある研究結果によると、就寝前のブルーライト曝露によって深い眠りの割合が低下する傾向が見られました。
また、LED照明や液晶画面から発せられる光も、思った以上に強い影響を及ぼすことがあります。家庭用照明でも数百〜千ルクス程度の照度があるため、メラトニンの分泌が抑制される可能性があるとされています。
特に白色LEDには青色光成分が多く含まれているため、就寝前の室内照明にも注意が必要です。眠る前は、照明を少し暗めにしてみるのもよいでしょう。
不規則な睡眠時間と夜更かし生活のリスク
不規則な睡眠時間や夜更かしの習慣は、サーカディアンリズムの同調機能に影響を与えることがあります。就寝・起床時間のばらつきが大きいと、体内時計の調整がうまくいかなくなることもあるため注意が必要です。
たとえば、毎日の睡眠時間が2時間以上変動すると、体内時計の同調能力が低下する傾向があるとされています。体内時計は、地球の自転による明暗の周期に合わせて睡眠と覚醒のリズムを整えているため、朝の光を浴びることが重要です。
しかし、睡眠リズムが乱れると、社会生活への適応が難しくなることもあります。慢性的な睡眠不足が続くと、概日リズムの振幅が弱くなる現象が起こることも報告されています。
特に注意したいのが「社会的時差ボケ(ソーシャルジェットラグ)」です。平日は目覚ましで早起きし、休日は朝寝坊。このような生活を続けると、月曜日の朝に強いだるさを感じることがあります。一度ずれたリズムを元に戻すのは簡単ではありません。
週明けの前半まで眠気や疲労感を引きずってしまうこともあるため、できるだけ毎日同じ時間に寝起きするよう心がけましょう。
シフトワークや海外出張による時差ボケの影響
シフト勤務や海外出張などによる急激な時間帯の変化は、体内時計の調整に大きな負荷をかけることがあります。特に時差ぼけや概日リズム睡眠障害といった症状が現れることもあるため、注意が必要です。
人間の体内時計は約25時間周期で動いているとされており、通常は朝の光によってリセットされています。しかし、4〜5時間以上の時差があると、同調が追いつかず不調を感じることがあります。
時差の大きさによって再調整にかかる時間も異なります。たとえば、3つ以上のタイムゾーンを越えると軽度の時差ぼけ、5つ以上になると重度の時差ぼけが1週間以上続くケースもあるようです。特に東方面への移動は時間が前進するため、順応しづらくなる傾向があります。
参考:厚生労働省「時差症候群」
交代勤務者に多く見られる概日リズム睡眠障害では、夜勤後に寝つけない、途中で目が覚めるなどの症状が報告されています。医療・福祉職員や運送業などに多く、推定有病率は2〜5%とされていますが、実際にはさらに多くの方が悩みを抱えている可能性もあります。
体内時計の乱れで起こる身体症状と健康への影響
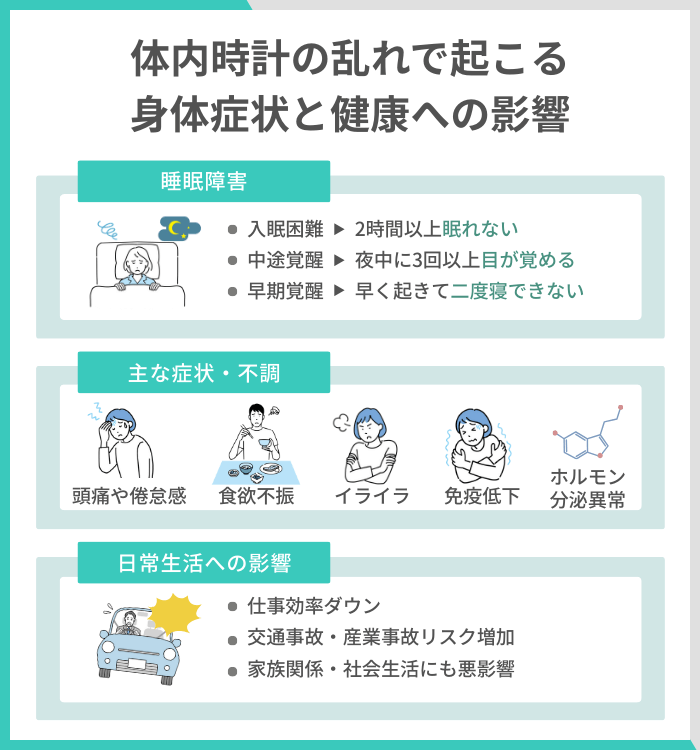
体内時計の乱れは、睡眠障害だけでなく、心身のさまざまな機能に影響を及ぼす可能性があります。夜間に眠れず、昼間に強い眠気を感じることで、集中力や記憶力が低下し、判断力や創造性などの高次脳機能にも変化が生じることがあります。
頭痛や倦怠感、食欲不振、イライラなどの自覚しやすい症状に加え、体温調節やホルモン分泌、免疫機能の変化といった目に見えにくい不調が現れることも。
それぞれの症状は一つひとつは軽微でも、複数が重なったり長期化したりすることで、仕事や学業に支障をきたすことがあります。結果として、生活の質(QOL)を下げる要因となることもあるため、注意が必要です。
睡眠障害による日常生活への支障
睡眠障害によって、入眠困難や中途覚醒が起こると、仕事や学習の効率に影響が出ることがあります。睡眠障害とは、以下のような状態を指します。
- 入眠障害(寝つきが悪い)
- 中途覚醒(眠りが浅く途中で何度も目が覚める)
- 早朝覚醒(早朝に目覚めて二度寝ができない)
これらの状態が続くと、日中に倦怠感や意欲の低下、集中力の低下、食欲不振などの不調が現れることがあります。ある研究では、産業事故や医療事故のうち、眠気に関連したヒューマンエラーが50%以上を占めると報告されています
参考:厚生労働科学研究成果データベース「24時間社会における睡眠不足・睡眠障害による事故および健康被害の実態と根拠に基づく予防法開発に関する研究(総括研究報告書)」
睡眠の質が低下すると、家族関係や社会生活にも心理的・行動的な変化が生じることがあります。不眠によって、集中力や記憶力、日常業務の遂行能力、他者との交流を楽しむ力が低下し、QOLの水準が下がる可能性もあるため、早めの対策を心がけましょう。
入眠困難で2時間以上眠れない状態
ベッドに入ってから2時間以上眠れない「入眠困難」は、不眠症の代表的な症状のひとつです。一般的には30分〜1時間以上寝つけず、それを苦痛と感じる場合も入眠困難とされます。
原因としては、ストレスや環境要因、カフェインの摂取、精神的な不調などが挙げられます。通常は交感神経から副交感神経へと切り替わることで眠りに入りますが、「眠らなければ」と焦るほど緊張が高まり、交感神経が活性化してしまうことがあります。
このような状態が続くと、心身の疲労が蓄積し、日常生活にも影響が出ることも。対処法としては、20分以上眠れない場合は、いったん寝床を離れてみましょう。深呼吸や軽い読書、音楽などで心身を落ち着かせ、眠気を感じてから再び横になることが推奨されています。
夜中に3回以上目覚める中途覚醒
中途覚醒とは、夜間に複数回目が覚めてしまう状態のことです。深い睡眠が分断されることで、翌日の体調や生活の質に影響が出ることがあります。
全国保険協会の調査によると、全年代・性別を含めた回答者のうち、42.7%が中途覚醒を経験していると答えています。特に50代・60代ではその割合が高くなる傾向が見られました。
睡眠は約90分周期でレム睡眠とノンレム睡眠が交互に現れます。前半は深いノンレム睡眠(徐波睡眠)が多く、後半にはレム睡眠の割合が増加します。中途覚醒は主に浅いレム睡眠時に起こりやすく、睡眠サイクルが乱れることで深い休息が得られにくくなるのです。
日中の強い眠気と集中力の著しい低下
日中に強い眠気に襲われると、仕事や運転などの日常生活に支障をきたすことがあります。高速道路における調査では、「眠くなった経験がある」と答えたドライバーが約8割にのぼりました。
事故には至らなくても、「ヒヤリとした」経験がある人は全体の約半数に達しており、睡眠不足による覚醒レベルの低下が作業能力に影響を与えることが示唆されています。酒気帯び運転と同程度の注意力低下が起こる可能性もあるとされているため、注意が必要です。
集中力が持続しなくなると、危険への反応が遅れたり、外部刺激への感受性が鈍くなったりすることがあります。睡眠スケジュールが不適切な場合、眠気や疲労、集中力の欠如、記憶障害、イライラ、焦燥感などの症状が現れることもあります。
概日リズム障害が引き起こす深刻な病気のリスク
サーカディアンリズム(概日リズム)は、睡眠や覚醒、体温、血圧、ホルモン分泌などの生体機能を調整し、私たちの身体を安定した状態に保つ役割を担っています。しかし、このリズムが乱れると、影響は睡眠障害にとどまらず、心身のさまざまな領域に広がる可能性があります。
- 自律神経の不調や免疫機能の変化
- 気分障害や不安などのメンタルヘルス問題
- 糖尿病や高血圧などの生活習慣病
- がんや認知機能の低下に関する研究報告
ここでは、概日リズムの乱れと関連が指摘されている健康リスクについて、研究報告などをもとにご紹介します。
自律神経の不調や免疫力の変化
概日リズムの乱れは、自律神経系や免疫機能に影響を与えることがあるとされています。自律神経は交感神経と副交感神経がリズムに応じて切り替わり、体温や血圧、消化などを調整しています。
リズムが崩れると交感神経が過剰に働き、副交感神経への切り替えがうまくいかなくなることがあります。その結果、動悸や立ちくらみ、発汗、便通の乱れ、頭痛、冷えなどの不調が現れることもあるようです。長期化すると、自律神経のバランスが崩れやすくなるため注意しましょう。
また、免疫機能も概日リズムに依存しており、BMAL1遺伝子が時間帯に応じて炎症を抑える役割を果たします。
参考:Loss of the molecular clock in myeloid cells exacerbates T cell-mediated CNS autoimmune disease / 【免疫学】概日リズムが免疫系の健康を保っている
うつ病や不安障害などメンタルヘルスへの影響
概日リズムの乱れは、神経伝達物質のバランスに影響を与えることがあり、メンタルヘルスに関する不調と関連するケースも報告されています。
- セロトニン
- ノルアドレナリン
- ドーパミン
これらの物質は、気分や覚醒リズムの調整に関与しており、減少すると不安感や意欲の低下、興味の喪失などが生じることがあります。セロトニンの低下による意欲低下には「報酬効果の低下」や「億劫感の出現」が関係しているとされ、脳内の受容体異常との関連も研究されています。
睡眠覚醒リズムの乱れは、前帯状回や扁桃体、海馬などの脳領域の機能にも影響を与える可能性があり、行動の億劫さといった症状につながることもあるようです。双極性障害や統合失調症においても、概日リズムの異常が共通して認められるケースがあります。
参考:日本時間生物学会「睡眠・概日リズム機構が気分調節に及ぼす影響とその神経基盤」
参考:薬理系薬学「双極性障害および統合失調症における概日リズム異常と扁桃体」
糖尿病や高血圧など生活習慣病との関連
概日リズムの乱れは、インスリン分泌や血圧の変動、脂質代謝などに影響を与えることがあり、代謝系の疾患リスクとの関連が研究されています。
インスリンは血糖値を調整するだけでなく、体内時計のリセットにも関与しているとされます。食事のタイミングや内容が不規則になると、体内時計の同調が乱れる可能性があるため、食生活の見直しも重要です。
参考:日本糖尿病学会第63巻第12号「2型糖尿病及び耐糖能異常患者における概日リズムと糖・脂質代謝との関連」
通常、血圧は夜間に低下しますが、概日リズムが乱れると夜間に十分下がらなかったり、日中より高くなるなどの異常なパターンが見られることがあります。こうした変化は心血管疾患のリスクを高める要因となる可能性があるため、注意が必要です。
特に午前中の血圧急上昇は、心筋梗塞や脳卒中の発症リスクと関連することが報告されています。
参考:心臓財団虚血性心疾患セミナー「睡眠・サーカディアンリズムと高血圧・循環器疾患」
がんや認知症との関連性
サーカディアンリズムの乱れは、がんや認知症などの疾患リスクとの関連が研究されています。がん抑制遺伝子p53は、生体リズムの形成に関与するPeriod2遺伝子の転写を調整する働きがあるとされており、リズムの乱れによってその機能が低下する可能性が示唆されています。
また、シフト勤務が発がんリスクに関連している可能性があるとして、WHOの下部組織であるIARCは「ヒトに対しておそらく発がん性がある」と分類しています。
認知症との関連では、アミロイドβが睡眠中に脳血管から排出されることが知られており、睡眠不足や睡眠の質の低下がアミロイドβの蓄積リスクを高める可能性があると報告されています。
参考:神経治療 Vol.36 No.3 (2019)「睡眠・概日リズムの障害と認知症リスク」
年代別にみるサーカディアンリズムの乱れやすさ
サーカディアンリズム(概日リズム)の乱れやすさは、年代によって異なります。これは、生理的な特徴や生活環境の違いが影響しているためです。
若年層では夜更かしやスマートフォンの使用によるブルーライトの影響で、体内時計の調整が難しくなる傾向があります。その結果、学校や職場での遅刻が増えるケースも見られますね。
中年期では、シフト勤務や夜勤などによって生活リズムが不規則になりやすく、体内時計が乱れる要因となります。
高齢期になると「睡眠相前進症候群」が現れやすくなり、早朝に目覚めるなどの変化が起こることがあります。加えて、メラトニン分泌の減少や光への同調能力の低下、外出機会の減少などが昼夜のリズムの乱れを助長する要因となります。
それぞれの年代に応じた特徴を理解し、生活リズムを整える工夫をしていきましょう。
10代・20代のスマホ依存による体内時計への影響
10代・20代では、スマートフォンの長時間使用が体内時計の乱れにつながることがあります。特に就寝前のスマホ使用は、メラトニンの分泌を抑える要因とされており、睡眠の質に影響を与える可能性があります。
メラトニンが夜間に十分に分泌されないと、脳が昼間と錯覚し、睡眠時間の減少や中途覚醒、午前中の活動低下などが起こりやすくなると考えられています。
令和4年度の調査によれば、10代の平日ネット利用時間は平均195分、20代では264.8分という結果が報告されています。
参考:総務省「令和4年度情報通信メディアの利用時間と情報行動に関する調査報告書〈概要〉」
睡眠不足は集中力や記憶力の低下を招き、学業成績の悪化や疲労の蓄積、昼間の眠気などにつながることがあります。また、スマホが使えない状況でイライラや不安を感じたり、家族との関係を避けたりする傾向が強まることもあるようです。
30代・40代の仕事ストレスと睡眠リズムの関係
働き盛り世代の30~40代は、仕事と家庭の両立や長時間労働、不規則勤務などが重なっている方が少なくありません。仕事や家庭環境によっては、サーカディアンリズムの乱れに直面しやすくなります。
交代勤務や夜勤により生活リズムが不規則になると、時計遺伝子の働きが狂い、体内時計が乱れます。その結果、食欲を調整するホルモンのバランス異常が生じ、メタボリックシンドロームや糖尿病、がん、アルツハイマー型認知症などのリスクが高まります。
さらに、オフィスでの長時間人工照明や自然光不足は、サーカディアンリズムを調節するipRGCに影響し、体内時計の乱れやストレス増加を助長します。
ipRGCはメラノプシン発現網膜神経節細胞ともよばれ、ブルーライトの波長を最も吸収するため、人工照明や自然光の不足の影響を受けると考えられます。
参考:光受容体メラノプシンに対する阻害薬の同定および視覚以外の光応答にあたえる影響の解析
家庭責任や育児、介護と職場での責任が重なって睡眠不足や食生活の不規則化も進み、慢性的な体内時計の崩れを招きます。できる限り朝日を浴び、規則正しい食事や運動を心がけて体内時計を修正していく必要があるでしょう。
50代以降の加齢による生体リズム変化の特徴
50代以降になると、生理的な変化によってサーカディアンリズムが乱れやすくなります。これは加齢に伴う体内時計の中枢機能の低下や、ホルモン分泌量の減少が影響していると考えられています。
メラトニンの分泌量は年齢とともに減少し、70歳移行ではピーク時の10分の1以下になると報告されています。そのため、深い睡眠が得られにくくなり、夜間の覚醒が増える傾向があります。
参考:Alterations in nocturnal serum melatonin levels in humans with growth and aging
また、体内時計の中枢である視交叉上核の神経細胞数や機能も加齢によって減少するため、光への反応やメラトニンの調整能力が低下しやすくなります。生活リズムの維持が難しくなるのもこの年代の特徴です。
さらに、更年期に伴うホルモンの変動や慢性疾患、自律神経の変調などが加わることで、ほてりや発汗、不眠などの症状が現れることもあります。
50代以降のリズムの乱れは、若年層や中年期とは異なる複合的な要因が関係しています。年齢に応じた対策を取り入れて、無理なく生活リズムを整えていきたいですね。
サーカディアンリズムを整える方法
サーカディアンリズム(概日リズム)を整えるには、日々の生活習慣を見直すことが大切です。体内時計のリセットには、光の取り入れ方と食事のタイミングが大きく関係しています。
- 朝の太陽光を15〜30分浴びる
- 夜間のブルーライトを避ける
- 食事時間をできるだけ一定に保つ
- 週末も平日と同じリズムで過ごす
これらの習慣を意識することで、少しずつ体内時計が整いやすくなります。無理のない範囲から始めてみましょう。
朝に太陽光を浴びて夜にブルーライトを避ける
朝の光を浴びることは、体内時計のリセットに役立つとされています。起床後すぐに日光を浴びることで、脳が「朝が来た」と認識し、活動の準備が始まります。季節にもよりますが、15〜30分程度を目安にするとよいでしょう。
できれば窓越しではなく、屋外で直接光を浴びるのがおすすめ。夏場など紫外線が強い時期は、5分程度でも効果が期待できます。大切なのは、毎日の習慣にすることです。
一方、夜間のブルーライト対策も重要です。ブルーライトは睡眠ホルモンであるメラトニンの分泌を妨げる可能性があるため、就寝前のスマートフォンやパソコンの使用は控えるようにしましょう。
対策としては、ブルーライトカットメガネやスマホ用フィルムの活用が挙げられます。特に410ナノメートル付近の短波長をカットするタイプのメガネは、透明レンズよりも遮光性が高いとされています。
また、夜間の照明は暖色系の弱い光を選び、就寝2〜3時間前から徐々に照度と色温度を下げていくと、自然な眠気を促しやすくなります。間接照明や電球色のライトを使って、リラックスできる空間を整えてください。
人工光環境を工夫することで、睡眠の質が改善される可能性があります。
食事時間を固定してセロトニン分泌を促すコツ
食事のタイミングを一定に保つことも、体内時計の安定に役立ちます。特に朝食は、起床後1時間以内に摂るようにすると、脳や内臓が刺激されてリズムの調整がしやすくなると考えられています。
朝食には、脳のエネルギー源となる糖質と、セロトニンの材料となるタンパク質をバランスよく取り入れるようにしましょう。たとえば、ごはん・卵・納豆・味噌汁などの組み合わせがおすすめです。
夕食は遅くなるほど体内時計に影響を与える可能性があるため、できれば20時までに済ませるようにしてください。夜の食事では、糖質や脂質を控えめにし、ビタミンやミネラル、食物繊維が豊富な野菜や海藻類を中心に選ぶとよいでしょう。
また、夕食から翌朝の朝食までの間隔を10時間以上空けることで、体内時計のリセットが促されるとする報告もあります。朝食を抜いたり、夕食が遅くなったりすると、リズムが乱れやすくなるため注意が必要です。
1日3回の食事を、できるだけ決まった時間に摂るよう心がけてみてください。食事のリズムを整えることが、体調管理の第一歩になります。
体内時計をリセットする1日のスケジュール実践法
規則正しい体内時計を維持するには、起床から就寝まで一貫したタイムスケジュールを意識することが大切です。起床時間、食事のタイミング、運動の時間などを整えることで、生活リズムが安定しやすくなります。
とはいえ、忙しい現代生活では毎日きっちりとスケジュール通りに過ごすのは難しいと感じる方も多いでしょう。そんなときは「光・食事・運動」の3つの要素に注目し、1週間単位で生活リズムを調整してみてください。
少しずつ体内時計が整っていくことで、睡眠の質が改善される可能性があります。無理なく続けることがポイントです。
起床から就寝まで時間別の理想的な過ごし方
サーカディアンリズムに沿って1日を過ごすことで、体の生理機能が時間帯ごとに最適化されると考えられています。以下は、理想的な時間帯の目安です。
| 活動内容 | 推奨時間帯 |
|---|---|
| 起床 | 午前6時〜7時 |
| 朝食 | 起床後1時間以内 |
| 学習・仕事 | 午前9時〜12時 |
| 運動 | 午後14時〜19時 |
| 夕食 | 午後18時〜19時 |
| 睡眠準備 | 午後21時以降 |
午前6〜7時に起床すると体温が上昇し、朝食を起床後1時間以内に摂ることでインスリンの働きがスムーズになります。午前9〜12時はコルチゾールの分泌や体温の上昇により集中力が高まり、学習や仕事に適した時間帯です。
午後14〜19時は肺や心臓の機能が活発になるため、運動に向いています。夕食は18〜19時に摂ることで消化が促され、夜21時以降は体温が下がり始め、メラトニンの分泌が始まることで自然な眠気が訪れやすくなります。
時間帯ごとの体の変化を意識しながら、勉強・仕事・運動・食事を効率よく組み合わせてみましょう。活動力が高まり、生活リズムも安定しやすくなりますよ。
週末でも平日と同じリズムを保つ重要性
週末の寝だめや夜更かしによって生じる「ソーシャル・ジェットラグ(社会的時差ぼけ)」は、毎週末に海外旅行をしているような影響を体に与えるとされています。平日と休日の睡眠時間が1〜2時間ずれるだけでも、昼間のパフォーマンス低下や気分の落ち込み、生活習慣病のリスク増加につながる可能性があります。
特に週末に2日連続で朝寝坊すると、体内時計が30〜45分ほど遅れ、月曜から火曜にかけて眠気や疲労感が残りやすくなります。一度ずれた体内時計を元に戻すのは簡単ではなく、「寝だめ」で一時的に眠気が取れても、心身の回復にはつながりにくいとされています。
休日も規則正しい生活を維持するには、起床時間を平日と同じに保つことが理想です。睡眠不足を補う場合は、平日の就寝時間を30分ほど早める方法がおすすめです。
どうしても遅く起きたい場合は、1時間程度のずれにとどめ、朝日をしっかり浴びるようにしましょう。そうすることで、月曜日以降のリズム回復がスムーズになります。
参考:日本内科学会雑誌第105号第9号「社会的ジェットラグがもたらす健康リスク」
サーカディアンリズムが改善するまでの期間と目安
サーカディアンリズム(概日リズム)の調整には個人差があります。生活習慣の乱れの程度によって、改善にかかる期間も変わってくるため、焦らず継続することが大切です。
たとえば、朝日を毎日浴びるといった基本的な方法でも、1回で効果が現れるわけではなく、一定期間の継続が必要になります。研究では、体内時計のずれは2週間〜2ヶ月ほどの生活改善によって、段階的に修正されていくと報告されています。
すぐにリズムが整わないからといって、生活習慣の乱れを放置してしまうと、心身の不調につながる可能性もあるため注意しましょう。まずは週1〜2日でも規則正しい生活を意識し、完璧を求めず小さな変化を積み重ねていくことがポイントです。
軽度の乱れなら1週間で変化を感じることも
サーカディアンリズムの乱れが軽度であれば、体内時計が本来持つ自己調整機能によって、自然に回復することがあります。体内時計は生物が長い進化の過程で獲得した重要な仕組みであり、軽微な乱れには柔軟に対応できる力を持っています。
週に1〜2日でも規則正しい生活を送ることで、体内時計のリセットにつながるとされています。たとえば、朝の光を浴びることでメラトニンの分泌が抑制され、体が活動モードに切り替わります。その約14〜16時間後には再びメラトニンが分泌され、自然な眠気が訪れるという流れです。
このようなリズムが整うことで、入眠がスムーズになる、朝の目覚めが快適になる、日中のぼんやり感が軽減される、食欲が安定するなどの変化を1週間以内に感じる方もいます。
重度の概日リズム障害は数ヶ月以上かかることも
慢性的なサーカディアンリズム障害では、睡眠と覚醒のリズムが大きく乱れ、自力での修正が難しくなることがあります。日常生活に支障や苦痛が生じる状態が長期間続く場合は、専門的な対応が必要になることもあります。
重度の場合、体内時計の周期が過度に長くなっているため、光による時刻調整が効きにくく、改善に時間がかかる傾向があります。
- 第1段階(約1ヶ月):高照度光療法や生活習慣の見直し
- 第2段階(2〜3ヶ月):睡眠と覚醒パターンの安定化
- 第3段階(3ヶ月以降):社会生活への適応と心理的サポート
太陽光だけでは調整が難しい場合には、2,500ルクス以上の光を2時間以上浴びる「高照度光療法」が行われることがあります。朝の決まった時間に光を浴びることで、体内時計のリセットを促します。
医師の判断のもと、メラトニン作動薬(例:ラメルテオン)やビタミンB12(例:メコバラミン)などが処方されることもあります。また、短時間作用型の睡眠導入剤を使用して入眠時間を固定するケースもあります。
睡眠記録表やアクチグラフなどを用いて、睡眠状況を長期的に記録しながら、生活リズムの安定を目指していきます。予定を一定時間に入れるなど、日中の活動スケジュールも工夫してみてください。
改善の兆しとして現れる睡眠の質の変化
サーカディアンリズムが整ってくると、睡眠の質にも変化が現れます。主な客観的な指標としては、以下の3つが挙げられます。
- 睡眠満足度
- 眠りの深さ(深いノンレム睡眠の割合)
- 中途覚醒の回数
スマートウォッチや睡眠アプリなどを活用すると、深い睡眠(N3)が前半に集中し、朝に向かってレム睡眠が増えていく理想的なパターンを確認しやすくなります。
- 朝のすっきりした目覚め
- 起床後のスムーズな行動
- 就寝から入眠までの時間が短くなる
- 日中の過度な疲労感が減る
睡眠の質は、夜間の休息と日中の活動が相互に影響し合うことで変化します。改善状況を把握するには、2〜4週間ほど睡眠日誌をつけてみるのがおすすめです。
睡眠日誌では、睡眠時間や就寝・起床時刻、主観的な満足度などを数値化して記録します。アプリやウェアラブルデバイスのデータと組み合わせることで、より多角的に改善の進捗を確認できますよ。
専門医への相談が必要なサーカディアンリズム障害の症状
日常的な生活習慣の見直しだけでは改善が難しいサーカディアンリズム障害には、専門医の診察が必要になることがあります。特に、症状が1ヶ月以上続き、仕事や学業などの社会生活に明らかな支障が出ている場合は、医療機関への相談を検討してください。
昼夜逆転の状態が慢性的に続いている方は、放置せずに睡眠外来や精神科などの専門診療科を受診しましょう。早めの対応が、生活の質を守る第一歩になります。
睡眠外来で診断される概日リズム睡眠障害の種類
睡眠外来では、厚生労働省の医学的分類に基づき、概日リズム睡眠障害を以下の7つのタイプに分類して診断を行っています。
| タイプ | 主な症状 |
|---|---|
| 睡眠-覚醒相後退症候群 | 就寝時刻と起床時刻が遅れる宵っ張り型 |
| 睡眠-覚醒相前進障害 | 就寝時刻と起床時刻が早まる極端な早寝早起き型 |
| 不規則睡眠-覚醒障害 | 睡眠と覚醒のリズムがなく、不規則で分断された睡眠になる |
| 非24時間睡眠-覚醒リズム障害 | 体内時計がリセットされず、毎日入眠・覚醒の時刻が遅れていく。 |
| 交代勤務障害 | 夜勤など不規則な勤務による、眠気や不眠、倦怠感など |
| 時差障害 | 時差による一過性の睡眠障害 |
| 特定不能の概日リズム睡眠・覚醒障害 | 他の6つのいずれのタイプに当てはまらない原因を特定できないケース |
概日リズム睡眠障害は入眠や起床時間が遅れたり早まったりするだけでなく、朝起きられない、夜になると目が冴えてくるといった症状もあります。また日中に過度な眠気を感じる、集中力が低下している、気分が落ち込むといった症状が現れて概日リズム障害がわかることもあります。
参考:健康日本21アクション支援システム~健康づくりサポートネット~「概日リズム睡眠・覚醒障害」
光療法やメラトニン治療に伴う副作用の注意点
概日リズム睡眠障害の治療には、光療法やメラトニン製剤が用いられることがあります。これらは有効な方法とされていますが、副作用が生じる可能性もあるため、注意が必要です。
光療法では、以下のような副作用が報告されています。
- 頭痛
- 眼精疲労
- 倦怠感
- イライラ感
- めまい
- 不眠感
メラトニン製剤による治療では、以下のような症状が現れることがあります。
- 傾眠(昼間の眠気)
- 頭痛
- めまい
- 吐き気
また、メラトニンには血液を固まりにくくする作用があるとされており、ワーファリンなどの抗凝固薬を使用している方は、服用前に医師と相談することが重要です。慢性疾患をお持ちの方も、必ず医師の判断を仰いだうえで治療方針を決めるようにしましょう。

